جراحیها اغلب برای بهبود سلامت ما ضروری هستند، اما پس از هر عمل، بدن فرآیند ترمیم زخم را آغاز میکند. نتیجه این فرآیند، چیزی است که ما آن را اسکار جراحی یا همان جای زخم عمل مینامیم. اسکار جراحی بخشی طبیعی از بهبودی است، اما ظاهر آن میتواند برای بسیاری از افراد نگرانکننده باشد و بر کیفیت زندگی آنها تاثیر بگذارد. این مقاله به شما کمک میکند تا همه چیز را درباره اسکار جراحی؛ از علل و عوامل خطر تا روشهای کاهش و درمان جای زخم عمل بدانید. با رعایت دستورالعملهای تخصصی و استفاده از راهکارهای مناسب، میتوانید ظاهر اسکار را به حداقل برسانید و اعتماد به نفس خود را بازیابید. هدف ما ارائه اطلاعاتی ساده، روان و کاربردی است تا بتوانید با آگاهی کامل بهترین مراقبت را از پوست خود داشته باشید. در ادامه، به بررسی دقیق این موضوع و راهکارهای موجود میپردازیم.
فهرست مطالب
اسکار جراحی چیست و چرا ایجاد میشود؟
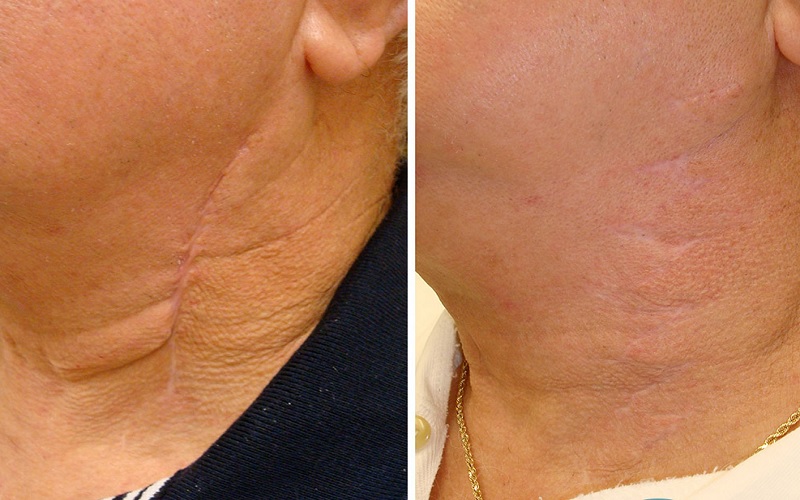
اسکار جراحی در واقع پاسخ طبیعی بدن به آسیب و بریدگی پوست است. زمانی که پوست در اثر جراحی پاره میشود، بدن برای ترمیم این ناحیه شروع به ساخت بافت جدید میکند. این بافت جدید که از کلاژن تشکیل شده، با بافت طبیعی پوست تفاوتهایی دارد. به همین دلیل، جای زخم جراحی معمولا ظاهری متفاوت از پوست اطراف پیدا میکند.
علت اصلی ایجاد اسکار، فرآیند پیچیده بهبود زخم است که شامل چندین مرحله میشود: التهاب، تکثیر و بازسازی. در مرحله بازسازی، فیبروبلاستها (سلولهای تولیدکننده کلاژن) برای بستن زخم فعال میشوند. این کلاژنها گاهی اوقات به صورت نامنظمتر از کلاژنهای پوست عادی قرار میگیرند و باعث ایجاد اسکار میشوند.
عوامل مختلفی بر ظاهر نهایی اسکار تاثیر میگذارند؛ از جمله محل جراحی، مهارت جراح در بستن زخم، سرعت بهبود بدن فرد و حتی ژنتیک. هرچند از ایجاد اسکار نمیتوان به طور کامل جلوگیری کرد، اما با مراقبتهای صحیح میتوان شدت و برجستگی آن را به حداقل رساند.
عوامل افزایش دهنده خطر تشکیل اسکار جراحی
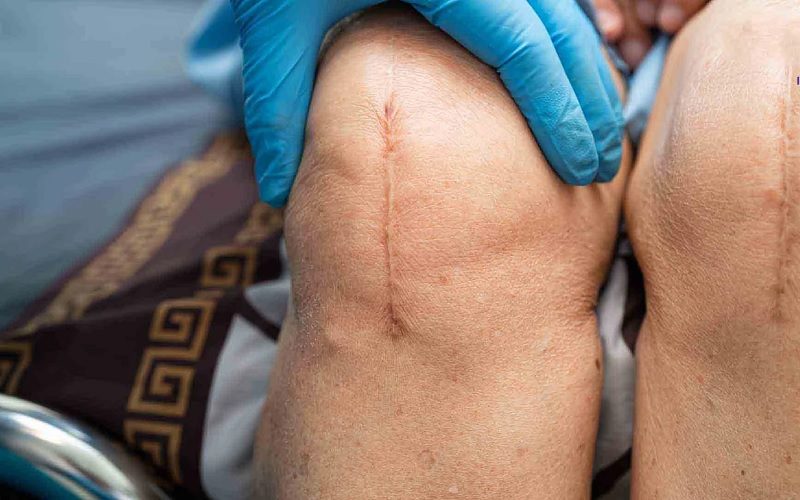
برخی عوامل میتوانند احتمال ایجاد اسکار برجسته یا ناخوشایند را پس از جراحی افزایش دهند. شناخت این عوامل به شما کمک میکند تا با آمادگی بیشتری به مراقبت از زخم خود بپردازید.
- ژنتیک: سابقه خانوادگی در تشکیل اسکارهای کلوئیدی یا هیپرتروفیک، خطر ابتلای شما را افزایش میدهد.
- محل جراحی: زخمهایی که در نواحی پرحرکت، پرفشار یا با کشش پوستی بالا قرار دارند (مانند قفسه سینه، شانهها، مفاصل) بیشتر مستعد اسکار برجسته هستند.
- نوع پوست: افراد با پوست تیرهتر یا جوانتر (زیر ۳۰ سال) بیشتر در معرض تشکیل اسکارهای هیپرتروفیک و کلوئیدی قرار دارند.
- عفونت زخم: عفونت زخم باعث تاخیر در بهبود و افزایش التهاب میشود که خود میتواند به اسکار بدتر منجر گردد.
- کشش زخم: هرگونه کشش بیش از حد روی لبههای زخم، به ویژه در مراحل اولیه بهبود، میتواند باعث پهن شدن و برجستهتر شدن اسکار شود.
- مهارت جراح: نحوه بستن زخم توسط جراح، از جمله دقت در همتراز کردن لبههای پوست و استفاده از تکنیکهای بخیه مناسب، نقش مهمی در کیفیت اسکار نهایی دارد.
- وضعیت تغذیه: کمبود برخی مواد مغذی مانند ویتامین C و روی میتواند فرآیند بهبود زخم را مختل کند.
علل و مکانیسم های ایجاد انواع اسکار جراحی
اسکارهای جراحی همگی یکسان نیستند و بر اساس نحوه واکنش بدن به آسیب، به انواع مختلفی تقسیم میشوند که هر کدام مکانیسمهای خاص خود را دارند.
- اسکار هیپرتروفیک: این نوع اسکار به دلیل تولید بیش از حد کلاژن در محل زخم ایجاد میشود. اسکار هیپرتروفیک قرمز، برجسته و سفت است اما همیشه در محدوده زخم اصلی باقی میماند و از آن فراتر نمیرود. این اسکارها معمولاً پس از چند ماه تا یک سال خود به خود بهبود مییابند یا کمرنگتر میشوند.
- اسکار کلوئید: کلوئیدها نیز نتیجه تولید بیش از حد کلاژن هستند، اما برخلاف اسکارهای هیپرتروفیک، از مرزهای زخم اصلی فراتر رفته و به بافت سالم اطراف نفوذ میکنند. این اسکارها معمولاً براق، سفت و برجسته هستند و ممکن است با خارش یا درد همراه باشند. استعداد ژنتیکی نقش بسیار مهمی در تشکیل کلوئیدها دارد و درمان آنها چالشبرانگیزتر است.
- اسکار آتروفیک (فرورفته): این نوع اسکار زمانی ایجاد میشود که بافت زیرین پوست (مانند چربی یا عضله) از بین رفته یا به اندازه کافی ترمیم نشده باشد، که منجر به فرورفتگی در سطح پوست میشود. این اسکارها معمولاً نرمتر و نازکتر از پوست اطراف هستند.
- اسکار انقباضی (کانتراکچر): این اسکارها اغلب در اثر سوختگیهای شدید یا زخمهای بزرگی ایجاد میشوند که در نواحی مفصلی قرار دارند. بافت اسکار سفت شده و ممکن است حرکت مفصل را محدود کند. این نوع اسکار میتواند باعث اختلال در عملکرد شود.
نواحی مستعد ایجاد اسکار برجسته در بدن
برخی نواحی از بدن به دلیل ویژگیهای خاص خود، مانند کشش پوستی بالا، حرکت مداوم یا فشار، بیشتر مستعد ایجاد اسکارهای برجسته و ناخوشایند پس از جراحی هستند. شناخت این نقاط میتواند در مراقبتهای پیشگیرانه موثر باشد.
- مفاصل (زانو، آرنج، شانه): این نواحی به دلیل حرکت مداوم و کشش زیاد پوست، به شدت مستعد تشکیل اسکارهای هیپرتروفیک و کلوئیدی هستند.
- بالاتنه (قفسه سینه، شانهها، کمر): پوست در این مناطق معمولاً سفتتر و تحت کشش بیشتری قرار دارد که خطر ایجاد اسکار برجسته را افزایش میدهد.
- ناحیه دهان و صورت: با وجود بهبود نسبتاً خوب در صورت، حرکت مداوم عضلات دهان و احتمال عفونت میتواند بر کیفیت اسکار تاثیر بگذارد.
- گوشها: گوشها به خصوص پس از جراحیهایی مانند جراحی زیبایی گوش، بسیار مستعد تشکیل اسکارهای کلوئیدی هستند.
- بازوها و پاها: پوست در برخی نواحی بازوها و پاها ممکن است سفتتر باشد و زخمها تحت کشش قرار گیرند که میتواند منجر به اسکارهای نامطلوب شود.
- شکم: اسکارهای شکمی معمولاً صاف و نازک هستند، اما اگر پوست به شدت کشیده شود، ممکن است پهنتر شوند.
آیا اسکارهای جراحی دائمی هستند؟ فرآیند بازسازی بافت اسکار
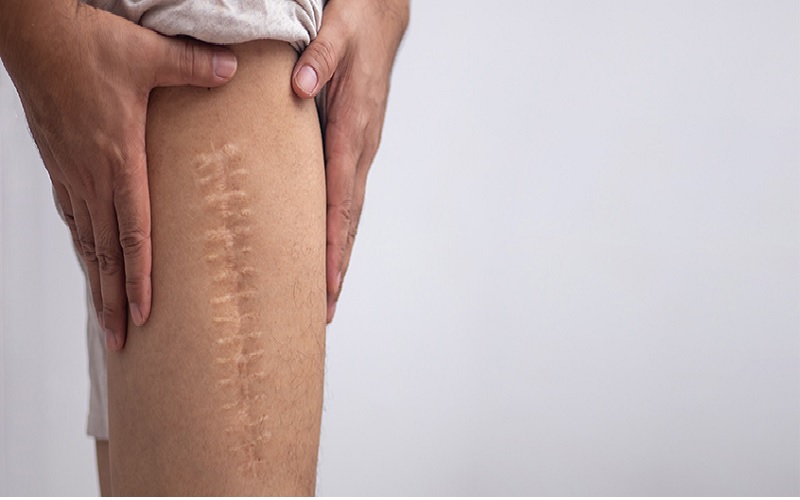
یکی از پرتکرارترین سوالات در مورد اسکار جراحی این است که آیا این جای زخمها دائمی هستند؟ پاسخ این است که اغلب اسکارهای جراحی دائمی هستند، اما ظاهر و رنگ آنها به مرور زمان تغییر میکند و کمرنگتر میشود. فرآیند بازسازی و تغییر بافت اسکار یک روند طولانی مدت است که میتواند تا ۱۲ تا ۱۸ ماه و حتی بیشتر ادامه یابد.
در طول این فرآیند، بافت کلاژن در اسکار بازسازی میشود. در ابتدا، اسکار ممکن است قرمز، برجسته و حتی خارشدار باشد. با گذشت زمان، رگهای خونی در اسکار کاهش مییابند، کلاژنها منظمتر شده و اسکار نرمتر، مسطحتر و کمرنگتر میشود. این مرحله که به «بالغ شدن اسکار» معروف است، نشان میدهد که بدن در حال بهینهسازی بافت ترمیم شده است.
صبر و مراقبت مداوم نقش مهمی در کیفیت نهایی اسکار ایفا میکند. حتی اگر اسکار به طور کامل از بین نرود، با اقدامات صحیح میتوان ظاهر آن را به طور چشمگیری بهبود بخشید تا کمتر به چشم آید.
راهکارهای عملی برای کاهش شدت و بهبود ظاهر اسکار جراحی
پس از جراحی، با رعایت دستورالعملها و استفاده از روشهای مناسب، میتوانید به طور قابل توجهی ظاهر اسکار جراحی خود را بهبود بخشید و شدت آن را کاهش دهید. برای درمان اسکار در اصفهان یا درمان جای زخم در اصفهان، گزینههای متعددی وجود دارد.
- مراقبتهای پس از عمل: از دستورالعملهای جراح خود برای تمیز نگه داشتن زخم، تعویض پانسمان و جلوگیری از عفونت دقیقاً پیروی کنید. هرگونه عفونت میتواند بهبود زخم را به تاخیر انداخته و به اسکار بدتر منجر شود.
- ماساژ اسکار: پس از بسته شدن کامل زخم و تایید پزشک، ماساژ ملایم اسکار با روغنهای مرطوبکننده (مانند روغن نارگیل یا ویتامین E) میتواند به نرم شدن بافت اسکار و کاهش چسبندگی آن کمک کند.
- محافظت در برابر نور خورشید: اشعه ماوراء بنفش خورشید میتواند باعث تغییر رنگ و تیره شدن اسکار شود. همیشه اسکار را با لباس بپوشانید یا از ضد آفتاب با SPF بالا استفاده کنید.
- درمانهای موضعی: ژلها یا ورقههای سیلیکونی به طور گستردهای برای کاهش برجستگی و قرمزی اسکار استفاده میشوند. آنها با ایجاد یک محیط مرطوب و فشار ملایم به بهبود اسکار کمک میکنند.
- رژیم غذایی و مکملها: تغذیه مناسب سرشار از ویتامین C، روی و پروتئین برای ترمیم بافت ضروری است. مشورت با پزشک در مورد مکملهای خاص میتواند مفید باشد.
- تزریق استروئید: برای اسکارهای هیپرتروفیک و کلوئیدی، تزریق کورتیکواستروئید به داخل اسکار میتواند به کاهش التهاب و نرم شدن آن کمک کند.
- درمان با لیزر: لیزر درمانی میتواند برای کاهش قرمزی، بهبود بافت و صاف کردن اسکارهای برجسته موثر باشد.
- درمانهای پیشرفته: برای درمان جای بخیه در اصفهان و اسکارهای پیچیدهتر، ممکن است گزینههایی مانند کرایوتراپی (سرما درمانی)، جراحی ترمیمی یا فیلرها مورد استفاده قرار گیرند.